Захворювання позасуглобових м'яких тканин
Захворювання позасуглобових м'яких тканин займають чільне місце в структурі ревматичних захворювань серед амбулаторних хворих. Вони включають групу ревматичних процесів дегенеративного або запального характеру, що розвиваються як безпосередньо в навколосуглобових тканинах (сухожилля, зв'язки, сухожилля піхви, фасції, апоневрози, суглобові сумки), так і на деякій відстані від суглобів (м'язи, підшкірно-жирова клітковина, судинно-нервові освіти). За межами Росії ці захворювання входять в загальний термін несуглобовий ревматизм або ревматизм м'яких тканин. За різними даними, захворювання позасуглобових м'яких тканин виявляється у 15-25% пацієнтів, які звернулися за амбулаторною допомогою.
Поразка позасуглобових м'яких тканин - ще одна велика група ревматичних процесів. Ці процеси включені в розділ 13 робочої класифікації і номенклатури ревматичних захворювань.
Захворювання позасуглобових м'яких тканин:
а) м'язові захворювання (міозит, осифікуючий міозит);
б) захворювання навколосуглобових м'яких тканин (періартрит, тендиніт, тендовагініт, бурсит, лігаментит);
в) захворювання фасцій і апоневрозів (фасціти, апоневрозіти);
г) захворювання підшкірно-жирової клітковини (вузлувата еритема, болючий липоматоз, панникулит);
д) поліостеоартралгія (фибромиалгия).
В останні роки ми стали свідками збільшення кількості пацієнтів з хронічною м'язової болем місцевого або дифузного характеру: зазвичай це біль в нижній частині спини або дифузна м'язова біль - фіброміалгіческіе синдром. Вважаємо важливим розділити захворювання позасуглобових м'яких тканин на локальні і дифузні, так як механізм їх розвитку різний, що тягне за собою різну терапевтичну тактику.
Поширеність даної патології пов'язана не тільки з високою захворюваністю, а й з неефективним лікуванням внесуставной патології, в результаті чого зростає частота затяжних і рецидивуючих типів захворювань м'яких тканин. У третини пацієнтів з різними типами суглобових уражень спостерігається хронічний перебіг, багато хто з них зверталися за медичною допомогою і отримували терапію, ефект якої зазвичай опинявся короткочасним.
Ця ситуація, очевидно, пов'язана з широко поширеною думкою лікарів про те, що основна мета лікування таких пацієнтів - купірування больового синдрому і поліпшення дисфункції. При цьому весь час не береться до уваги той факт, що процес регенерації навколосуглобових структур - тривалий, що вимагає комплексного реабілітаційного комплексу, що включає корекцію метаболічного дисбалансу.
Найчастіше дегенеративні і запальні процеси в м'яких тканинах опорно-рухового апарату розвиваються вдруге на тлі фізичної перевтоми або повторюваних мікротравм. Мікротравми можуть виникнути в результаті нещасного випадку на виробництві, у спорті чи в побуті через поверхневого розташування навколосуглобових структур і їх високою функціонального навантаження. Встановлено, що часто повторюються стереотипні руху призводять до розвитку дегенеративного процесу.
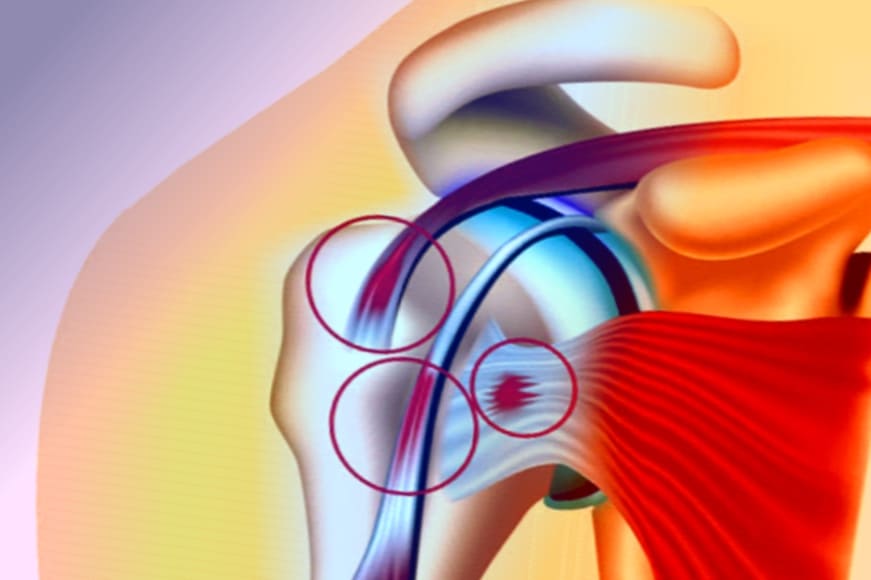
Залежно від ступеня васкуляризації тканин результат патологічного процесу варіюється. У слабо васкуляризованих тканинах виникають розриви окремих фібрил з утворенням вогнищ некротизации, гіалінізація і кальцификацией колагенових волокон, що пов'язано з постійним натягом і микротравмами. У кожному конкретному випадку анатомічна будова тканин змінює патологічну і клінічну картину ураження. Чому ураження навколосуглобових тканин локалізуються переважно в області плеча, цілком зрозуміло: короткі обертові м'язи плеча і сухожилля двоголового м'яза постійно відчувають велике функціональне навантаження, часто при стисненні, оскільки сухожилля розташовані у вузькому просторі.
Діагностика патології навколосуглобових м'яких тканин в основному заснована на клінічних проявах. Результати лабораторних досліджень, як правило, не відрізняються один від одного. Рентгенологічні ознаки кальцифікації зв'язок і сухожиль видно тільки після тривалого хронічного перебігу процесу. Ультрасонографія і МРТ - досить інформативні методи діагностики; проте вони не можуть широко використовуватися в амбулаторній ревматологической практиці з причин економії.
Нижче наведені основні клінічні прояви деяких поширених захворювань навколосуглобових м'яких тканин.
Тендинит, тендовагініт, лігаментит
Хвороба Де Кервена - тендовагініт короткою м'язи-розгинача та довгою м'язи, що відводить великого пальця, або стенотичних лігаментит першого каналу дорсальній зв'язки зап'ястя.
Синдром зап'ястного каналу - тендовагініт м'язів-згиначів пальців і кисті або стенозуючий лігаментит поперечної зв'язки зап'ястя.
«Jerk finger» - тендовагініт поверхневих м'язів-згиначів пальця, стенозуючий лігаментит кругових зв'язок пальця.
Контрактура Дюпюітрена - долонею апоневрозів. Хронічне запальне захворювання ліктьового відділу долонно апоневрозу, при якому в фіброзний рубцевий процес втягуються сухожилля 4-го і 5-го пальців з утворенням тендогенной контрактури цих пальців. Болю не відчуваються. Можна виявити ущільнення долонно апоневрозу біля основи 4-го і 5-го пальців, ущільнення і скорочення цих пальців.
Бурсит і тендобурсит
Клінічні прояви залежать від локалізації та глибини суглобової сумки. При поверхневому бурситі спостерігаються хворобливі, чітко обмежені круглі припухлості, іноді гіперемована, з гіпертермією шкіри над ними. При глибокому бурсите діагностика утруднена; з'являються симптоми стиснення м'язів або сухожиль, деякі рухи обмежені і болючі.
Плечовий бурсит - найчастіше розвивається субакроміальний бурсит. Це складова частина або різновид хвороби Дюплея.
Ліктьовий бурсит зазвичай розвивається у людей, професійна діяльність яких пов'язана з постійним тиском на ліктьову область. Розвивається біль і пухлиноподібнеосвіта в області ліктьового суглоба. Згинання в лікті обмежена.
Вертелковий бурсит локалізується в області великого вертіла. Це різновид періартріта тазостегнового суглоба. Відведення стегна зазвичай викликає максимальну хворобливість.
Ішіадіческій бурсит локалізується між сідничного бугром і великий сідничної м'язом. Виявляється болями в області сідничного бугра з посиленням при згинанні стегна.
Препателлярний бурсит - це запалення синовіальної сумки, локалізоване між шкірою і надколенником. Видно чітка обмежена припухлість над надколенником.
Кіста Бейкера може бути як захворюванням як таким, так і наслідком гонартріта, оскільки в 50% випадків підколінної сумка з'єднується з суглобової порожниною. Типові болі в підколінної області, повне розгинання в колінному суглобі утруднено і болісно; пухлиноподібнеосвіта може бути виявлено в підколінної області, при проколі якої виділяється синовіальна рідина.
Періартрит
Лопатково-плечовий періартрит ділиться на три типи залежно від тяжкості ураження: простий, гострий (гостра хворобливість плеча), хронічний анкілозуючий для лопатки плечовий періартрит (заблоковане або «заморожене» плече).
- Періартрит ліктя або зовнішній плечовій епікондиліт ( «тенісний лікоть»);
- Внутрішній епікондиліт плечової кістки або епітрохлеіт ( «лікоть гольфіста»);
- Періартрит тазостегнового суглоба (трохантера);
- Периартроз колінного суглоба ;
- Періартрит стопи (талалгія, ахіллодінію, підшкірний бурсит, п'яткова шпора).
Міозит, міофасціальний больовий синдром
Клінічні прояви залежать від анатомічних особливостей уражених м'язів. Однак є загальні риси, типові для цього стану:
а) місцева біль, що підсилюється при енергійному русі;
б) болючість при пальпації в області уражених м'язів;
в) гіперемія і гіпертермія в зоні ураження при гострому міозиті;
г) ущільнення м'язи, нерівномірна «мотузкова» консистенція м'язи;
д) вимушене положення тіла або кінцівок;
е) обмежений рух кінцівок, хребта, респіраторний екскурс через біль;
ж) зниження м'язової сили при динамометр;
з) утворення твердих вузликів і смуг;
і) підвищений м'язовий тонус;
к) м'язова атрофія, зниження м'язового тонусу при гострому перебігу хвороби;
л) вегетативна полінейропатія і синдром Рейно при здавленні судинно-нервового пучка.
Перш за все, хотілося б зупинитися на терапії захворювань навколосуглобових тканин: періартріта, тендинита і тендовагініту, бурситу, лігаментіти. Вважаємо за необхідне детально розглянути цю проблему, оскільки внесуставной патології, на жаль, не приділяється належної уваги.
Традиційна терапія цих захворювань починається з прийому нестероїдних протизапальних засобів (НПЗП). Такий вибір цілком виправданий, оскільки у пацієнтів, які проявляють ініціативу при зверненні за медичною допомогою, зазвичай спостерігається реактивне запалення в ураженій області. Біль у спокої або нічна біль - важливий клінічний ознака ступеня вираженого запального процесу.
Однак слід мати на увазі, що, застосовуючи НПЗП, ми впливаємо лише на верхівку айсберга, яка представляє собою реактивне запалення, в той час як основним механізмом є дегенеративно-дистрофічний процес в сполучної тканини. Крім того, тривала терапія НПЗП негативно впливає на метаболізм сполучної тканини, посилюючи дегенеративні порушення.
Механізм протизапальної дії нестероїдних засобів однаковий для всіх препаратів цієї групи; він заснований на придушенні синтезу медіаторів запалення (простагландинів) шляхом пригнічення активності ферменту ціклокігенази. Однак пригнічення синтезу простагландинів призводить до порушення захисних властивостей слизової оболонки шлунка і розвитку гастропатії.
Вибір НПЗП проводиться емпірично з урахуванням ступеня знеболюючого і протизапального ефекту, тривалості ефекту, індивідуальної переносимості кошти. Якщо протягом тижня ефекту немає, слід ввести засіб іншої хімічної групи нестероїдних протизапальних засобів.
Для зменшення побічних ефектів застосовується місцева терапія НПЗП. В даний час існує безліч лікарських форм для зовнішнього застосування. У клінічній практиці широко використовуються протизапальні мазі, гелі, спреї, пластирі з НПЗП в якості активного компонента. Крім того, НПЗП можна вводити в формі ректальних супозиторіїв, що застосовуються один раз в день, зазвичай перед сном. Після місцевої терапії НПЗП частота виникнення побічних ефектів знижується в кілька разів.
Незважаючи на широкий вибір цих засобів і різноманітність їх форм, вони можуть виявитися неефективними при важких навколосуглобових ураженнях. У цьому випадку вважається за необхідне місцева терапія глюкокортикостероїдами. Численні клінічні спостереження демонструють високу ефективність цієї групи засобів в терапії для лопатки плечового періартриту, епіконділіта, тендинита, бурситу різної локалізації при гострому перебігу цих процесів. Місцеві ін'єкції глюкокортикоїдів зазвичай призначають в поєднанні з місцевими анестетиками (новокаїн, лідокаїн). Навколосуглобових ін'єкції анестетиків без глюкокортикостероїдних препаратів можуть використовуватися для швидкого купірування больового синдрому; Однак використання анестетиків не робить значного впливу на результат лікування.
Слід застерегти практикуючих терапевтів від зловживання місцевої терапією глюкокортикостероидами. Справа в тому, що гострий періартрит плеча може тривати до 18 місяців! При хронічних формах захворювання рецидивуючий процес може тривати багато років. Багаторазове введення глюкокортикостероїдів призводить до місцевої атрофії м'яких тканин, склерозу навколосуглобових структур і розвитку нейродистрофічного синдрому ураженої кінцівки.
В цьому відношенні слід віддавати перевагу методам, що дозволяє домогтися більш сприятливих, нехай і відкладених, результатів. Використання хондропротекторів - один з таких методів.
В даний час вважається, що хондропротектори є основними засобами терапії остеоартриту, враховуючи модулирующее дію цих коштів на метаболізм хряща. Агентами цієї групи є румалон, артхепарон, алфлутоп, чонсурід. Крім доведеного протизапальної дії за рахунок стабілізації клітинних мембран і зниження активності клітинної гідролази, зокрема гіалуронідази і глюкуронідази, ці агенти сповільнюють деградацію структури сполучної тканини і стимулюють активність хондроцитів і фібробластів, які продукують основні компоненти сполучної тканини.
Дослідження, проведені в лабораторії захворювань м'яких тканин Наукового центру клінічної та експериментальної ревматології РАМН, встановили виражений терапевтичний ефект препаратів, що містять глікозаміноглікан (артепарон, алфлутоп), при поширених типах навколосуглобових уражень: періартриті і тендините.
Крім того, для місцевої терапії навколосуглобових уражень розроблена мазь, яка містить артепарон, диметилсульфоксид і вольтарен. Застосування мазі призвело до вираженого поліпшення клінічних проявів і лабораторних досліджень, які демонструють ступінь ураження сполучної тканини. Лікувальний ефект терапії аплікацією мазі з артепарон, диметилсульфоксидом і вольтареном істотно не відрізнявся від такого від методу навколосуглобових введення артепарон. Аналогом цієї мазі є препарат Хондроксид, що містить диметилсульфоксид і хондропротектор хонсурид російського виробництва.
Встановлено, що застосування 30-50% розчину диметилсульфоксиду в поєднанні з нестероїдними протизапальними препаратами призводить до значного зменшення таких проявів позасуглобових захворювань м'яких тканин, як біль при русі і в спокої, скутість, обмеженість рухів, набряк і гіпертермія в суглобах. уражена зона.
Репертуар комплексної терапії позасуглобових захворювань м'яких тканин не обмежується фармакологічними лікуванням. У цю комплексну терапію також входять різні методи електротерапії, магнітотерапії, ультразвуку, низкоуровневого лазерного опромінення, що підвищує ефективність реабілітації пацієнтів.
Застосування бішофіту при місцевих формах позасуглобових захворювань м'яких тканин
Застосування бішофіту в терапії позасуглобових захворювань м'яких тканин дозволяє досягти кількох цілей патогенетичної терапії: зменшити больовий синдром через вторинного запалення, зменшити скутість і скутість рухів в суглобах за рахунок розслаблення м'язів, зупинити розвиток синдрому вторинної компресії, для запобігання важких склеротичних процесів при хронічному перебігу захворювання, для стимуляції регенерації уражених структур.
Клінічні випробування показали, що включення бішофіту в терапію різних видів позасуглобових захворювань м'яких тканин сприяє зменшенню болю, скутості, збільшує обсяг активних рухів на більш ранніх стадіях. Крім того, лабораторні дослідження, що відображають ступінь ураження навколосуглобових структур, також показали поліпшення. Способи застосування бішофіту в чому залежать від клінічних особливостей захворювання.
Бішофіт в терапії періартіта
При періартриті плечового суглоба призначають компреси з 30-50% розчином бішофіту . У початковій процедурі використовується 30% розчин (розведений 1: 2), тривалість 30 хвилин. Потім концентрацію бішофіту підвищують до 50% (в розведенні 1: 1), тривалість процедури може досягати декількох годин. Перед накладенням компресу шкіру зігрівають сонячної лампою. Після зняття компресу шкіру промивають теплою водою і накривають фланеллю або вовною. Курс повинен включати до 20 процедур по 2-3 години кожна.
Бішофітові компреси показані при різних типах періартріта плеча. При гострому болісному плечі компреси з бішофіту можна поєднувати з накладенням бішофітові пластиру або Бішофіт гелю , пасти Бішолін, Бішаль, Полікатан. При спаечном капсули плечового суглоба показано кілька курсів компрессотерапіі, кожен курс складається з 10-20 процедур. Повторні курси призначають з інтервалом в 2 місяці. Якщо курс складається з 10 процедур, повторні курси починають через 1 місяць. Іншою альтернативою є курсова терапія електрофорезом бішофітом або курсова терапія фонофорезом бішофітом. Потім рекомендується втирання бішофітові мазі або накладення бішофітові пластиру.
При періартриті ліктьового суглоба (епікондиліті і епітрохлеіте) також ефективні бішофітові компреси. Для досягнення терапевтичного ефекту зазвичай досить 8-10 процедур. Показаний електрофорез бішофіту в області ліктьового суглоба або фонофорез Бішолін, курс складається з 10-12 процедур. Ці процедури можна поєднувати з втиранням Бішолін або Біша в домашніх умовах.
У терапії періартріта стопи показані місцеві ванни з бішофітом зі збільшенням концентрації від 5% до 20% (при відсутності ознак дерматиту). Тривалість процедури може складати до 1 години, курс лікування - 10-20 процедур. Бішофітові компреси - альтернатива місцевим ванн. Також можна використовувати мазеві форми бішофіту.
Бішофіт в терапії тендинітів, тендовагінітів і лігаментіти
При хвороби Де Кервена найбільш ефективним методом є електрофорез в 3-5% розчині бішофіту, сила струму до 10 мА. Тривалість процедури повинна бути до 20 хв, курс лікування - 10-15 процедур. Електрофорез можна проводити в однокамерною ванні з концентрацією бішофіту 2-3%. Альтернативний режим лікування - це компрес з 30-50% розчином бішофіту, як описано вище. Компреси можна поєднувати з маззю.
Лігаментит, зокрема синдром зап'ястного каналу, також вимагає курсу бішофітові компресів або введення бішофіту за допомогою електрофорезу або фонофорез. Також можливий курс ванн з 5-10% розчином бішофіту (можна використовувати контрастні ванни, температура бішофіту 10-16 ° С і 40-42 ° С. Запястье і область лучезапястного суглоба повинні бути занурені в ванна полностью.Контрастние ванни показані при проявах вегетативної поліневралгіі , синдрому Рейно, також можливе застосування мазі і бішофітові пластиру.
При синдромі каналу Гуйона бішофіт слід наносити на всю ліктьову поверхню передпліччя, покриваючи ліктьовий і променезап'ястковий суглоби. Можлива терапія місцевими ваннами, але рука повинна бути занурена до нижньої третини плеча. Сприятливий ефект дає фонофорез з Бішолін (нанесення його на внутрішню поверхню ліктьового суглоба і плече на руку).
Бішофіт в терапії бурситу
Кіста Бейкера і ахиллобурсит є найбільш частими клінічними різновидами бурситу. Субакроміальний бурсит - це різновид для лопатки плечового періартриту.
При кісті Бейкера лікування слід починати з теплого компресу з 50% розчином бішофіту, концентрація 30% тільки на початковому етапі. Перед накладенням компресу підколінну область слід зігріти сухим теплом. Тривалість процедури 1-3 години, курс лікування - до 20 процедур. При поганій переносимості сильних концентрацій бішофіту альтернативою є проведення електрофорезу в 1-3% розчині бішофіту, сила струму 10-15 мА. Тривалість процедури 20 хв., Курс лікування до 20 процедур. Можна використовувати мазеві форми бішофіту; проте слід уникати інтенсивного втирання; переважне використання Бішопласта.
Схема лікування ахіллобурсіта така ж, як і при періартриті стопи.
Бішофіт у лікуванні міозиту та міалгії
При дифузійної міалгії, міозиті м'язів спини і попереково-крижової області показані загальні ванни. При місцевому ураженні скелетно-шийних м'язів кінцівок, попереково-крижової області ефективні бішофітові компреси. Для компресів на кінцівки і поперекову область використовують 30-50% розчин, для компресів на шию - 10% розчин бішофіту. Реакція на лікування зазвичай проявляється після 5-й або 6-й процедури, курс лікування складається з 10-20 процедур. Альтернативою компресам може стати електрофорез бішофіту або фонофорез Бішолін. Можливі мазі або бішофітові пластир. Застосування пасти бішофіту добре поєднується з лікувальним масажем.
Первинна фибромиалгия
Оскільки первинна фибромиалгия розглядається як психосоматичний розлад, саме психотропні засоби складають основу фармакотерапії. Добре відомо, що крім м'язових болів пацієнти часто скаржаться на порушення сну, дратівливість, підвищену стомлюваність. Ці симптоми, як правило, виправдовують прийом транквілізаторів - бензодіадепіна. У той же час клінічні спостереження і електрофізіологічні дослідження показують, що терапія бензодіадепіном посилює психологічні розлади і нічого не робить для зняття м'язового болю у пацієнтів з первинною фибромиалгией, оскільки це засіб негативно впливає на глибокий сон. З огляду на це, при цьому синдромі слід уникати бензодіадепіна. Психічні розлади лікують за допомогою антидепресантів, за допомогою трициклічнихантидепресантів.
Нестероїдні протизапальні засоби традиційно використовуються при лікуванні фіброміалгіческіе синдрому. У той же час слід зазначити, що терапія цього захворювання повинна бути тривалою і часто дає небажані побічні ефекти. Слід уникати монотерапії НПЗП у пацієнтів з первинною фибромиалгией. Доцільно поєднувати нестероїдні засоби, переважно з аналгетичну дію, з базовою антидепресивний терапією. Показана комбінація антидепресантів з місцевою терапією НПЗП. Ця комбінація може бути доповнена місцевими аплікаціями диметилсульфоксида.
Як і при інших клінічних видах позасуглобових захворювань м'яких тканин, велике значення мають методи безагентной терапії: фізіотерапія, ЛФК, голковколювання, а також психотерапія, метою якої є психологічна реабілітація та соціальна адаптація пацієнтів.
Бішофіт в терапії фибромиалгии
Бішофітотерапія первинної фибромиалгии спрямована на досягнення двох цілей:
1. Вплив на м'язову систему
2. Загальний вплив на організм.
При фибромиалгии слід використовувати звичайні бішофітові ванни, так як цей метод повністю покриває вищезгадані цілі. Примітно, що цей стан часто поєднується з синдромом хронічної втоми, походження якого в значній мірі пов'язано зі зниженням рівня внутрішньоклітинного магнію. Зменшення симптомів хронічної втоми при впливі бішофіту, мабуть, пов'язано з дифузією солей магнію в тканини.
У гострому стані проводиться курс з 20 щоденних процедур. Повторний курс можна рекомендувати через 1-2 місяці. Терапія бішофітом поєднується з терапією антидепресантами і НПЗП.
Після курсу ванн можна наносити пасти на шкіру в області болю. Пасту можна наносити 2-3 рази на день, курс лікування - 10-20 днів.
Якщо больовий синдром переважає в нижній частині спини і нижніх кінцівках, можна рекомендувати сидячі ванни з бішофітом або електрофорез в області попереку, стегна і гомілки.
Загального впливу на організм можна домогтися за допомогою електрофорезу бішофіту. У цьому випадку один електрод ставлять на межлопаточную область, а два інших - на задню поверхню гомілок в нижній третині. Використовується 3% розчин бішофіту; Тривалість процедури 20-30 хв., Курс лікування - 20 процедур. Електрофорез бішофіту в чотирикамерній ванні, як описано в главі 6.1.4. також може надавати загальний вплив на організм.
Ще один спосіб лікування фибромиалгии - поєднання аплікацій бішофіту з опроміненням больових точок інфрачервоним лазером.
На закінчення слід зазначити, що лікування первинної фибромиалгии - складне завдання, невід'ємною частиною якої є терапія бішофітом.
Корисні статті про Бішофіт
- Застосування бішофіту для суглобів інструкції та рекомендації
- Ефективність бішофіту при захворюваннях опорно-рухового апарату
- Комплексна терапія артропатии із застосуванням бішофіту
- Остеоартроз
- Подагра
- Ревматоїдний артрит
- Серонегативна спондилоартропатія
- Анкілозуючий спондилоартрит - хвороба Штрюмпеля-Марі
- Урогенний артрит
- Захворювання позасуглобових м'яких тканин