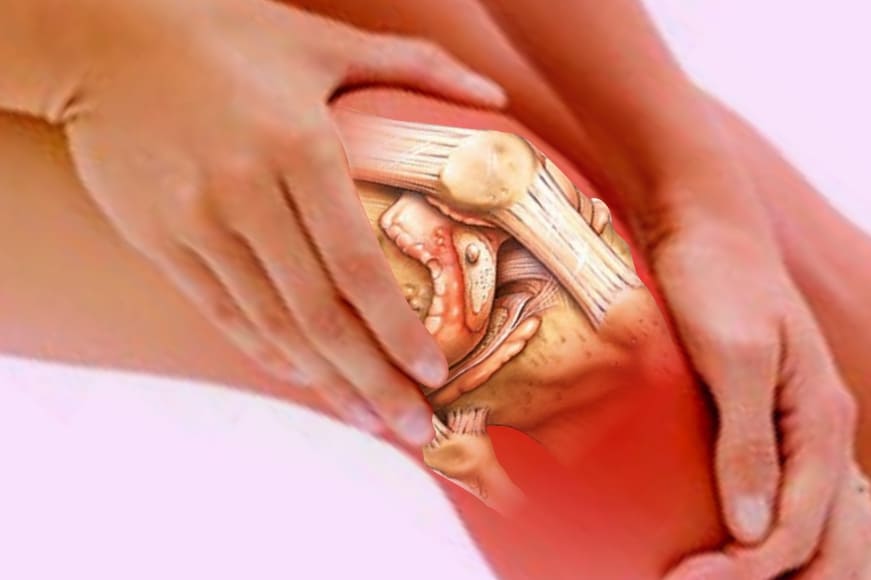
Урогенний артрит
Ревматологи багатьох країн відзначили зростання в останні роки випадків реактивного артриту, пов'язаного з урогенітальною інфекцією. За даними Інституту ревматології РАМН, пацієнти з реактивним артритом складають близько 10% всіх пацієнтів ревматоїдних клінік, 50-75% всіх випадків реактивного артриту відносяться до урогенний типу. Це пов'язано з високою захворюваністю на венеричні захворювання, з одного боку, і з появою нових методів лабораторної діагностики урогенітальних інфекцій, з іншого, що дозволяє поставити правильний етіологічний діагноз і уникнути гіпердіагностики. ревматоїдного артриту.
В даний час Chlamydia trachomatis визнана найбільш значущим етіологічним фактором розвитку урогенний артриту. За різними даними, 70-80% випадків урогенний артриту пов'язані з хламідійною інфекцією. Збудник був виявлений в цитограма або мазках з уретри і шийки матки пацієнтів з урогенним артритом. При аногенітальними або орогенитальном контакті хламідіоз можна виявити в мазках із прямої кишки і глотки.
Мікоплазма є ще одним збудником урогенітальних інфекцій, причому найбільше значення мають Ureaplasma urealyticum і Mycoplasma genitalium, оскільки геніталії і сечовивідні шляхи є основним місцем їх проживання.
Урогенний артрит проявляється серонегативним олігоартріта, пов'язаним з ентезопатія, ураженням слизових оболонок і шкіри. Цей вид ревматоїдного артриту є серонегативной спондилоартропатии: ревматоїдний фактор в крові пацієнта не виявляється, частим проявом є асиметричний сакроілеіт.
Поєднання артриту з уретритом, кон'юнктивітом, ураженням шкіри клініцисти називають синдромом Рейтера (тріада Рейтера або тетрада Рейтера в залежності від вираженості проявів синдрому). Питання про те, чи слід розглядати урогенний артрит як синонім синдрому Рейтера, все ще залишається дискусійним. Дослідники ревматологічного наукового центру РАМН запропонували застосовувати термін «синдром Рейтера» до урогенний артриту, який виникає через хламідійної інфекції.
Крім клінічних проявів захворювання, в діагностиці урогенний артриту важливі такі моменти:
а) хронологічна зв'язок з гострою урогенітальною інфекцією в минулому;
б) наявність хронічних захворювань урогенітального тракту;
в) виявлення антигенів хламідії і (або) його антитіл;
г) виявлення гена HLA B27.
Проблема ефективної терапії урогенний артриту є однією з найважливіших для практикуючого ревматолога. Принципи терапії артриту, асоційованого з інфекцією, засновані на механізмі розвитку суглобного синдрому.
По-перше, необхідна санація вогнища інфекції в урогенітальному тракті. По-друге, необхідно проводити патогенетичну терапію артриту, включаючи протизапальну терапію, використання базальних засобів, імуномодуляторів, методи місцевої терапії.
Антибіотики широкого спектра дії використовуються для санації вогнища інфекції в урогенітальному тракті. Тетрацикліни, макроліди, азаліди, фторхінолони і, в меншій мірі, хлорамфенікол, рифампіцин активні щодо хламідіозу. Що стосується уреаплазми, то найбільш ефективними засобами проти них є макроліди, азаліди і тетрациклін. Вибір антибіотика визначається видом збудника, індивідуальною переносимістю, міркуваннями економії.
Фармакотерапію суглобового синдрому при урогенний артриті слід починати з нестероїдних протизапальних засобів. Немає однозначної відповіді на питання, який з величезної кількості НПЗП краще в терапії урогенний артриту. Вибір того чи іншого засобу заснований на індивідуальній сприйнятливості і переносимості. Добре зарекомендували себе засобами терапії урогенний артриту є похідні индолуксусной кислоти (індометацин, суліндак, етодолак). Вони мають високу протизапальну активність і вважаються препаратами першої лінії в терапії серонегативной спондилоартропатии.
У терапії урогенний артриту використовуються і інші нестероїдні протизапальні засоби: похідні пропіонової кислоти (ібупрофен, напроксен, кетопрофен, флугалін, Сургам), похідні арилуксусной кислоти (диклофенак, фентіазак), Оксик (піроксикам, теноксикам) в стандартних добових дозах.
Глюкокортикостероїди призначають при дуже інтенсивному процесі і низьку ефективність НПЗП. Примітно, що глюкокортикостероїди слід вводити місцево - внутрисуставно або навколосуглобово. Ентеральне введення глюкокортикостероїдів показано тільки при наявності системних проявів, таких як кардит, менінгоенцефаліт і поліневрит.
Для купірування запального процесу в суглобах і навколосуглобових тканинах використовуються місцеві ін'єкції гідрокортизону, метилпреднізолону, бетаметазона (дипроспан), триамцинолона. Однак слід мати на увазі, що тривале введення глюкокортикостероїдів сприяє збереженню збудника інфекції і призводить до руйнування суглобів через негативного впливу на метаболізм хряща.
Якщо протягом урогенний артриту хронічне і рецидивуючий, показано призначення базальних засобів, що застосовуються в терапії ревматоїдного артриту:
а) амінохінолінові агенти - хлорохін, плаквенил;
б) сульфаніламіди - сульфасалазон, салазопірідазін;
в) препарати золота - кріназол, Ауранофін, Тауредон;
г) імунодепресанти - азатіоприн, метотрексат.
Більшість зарубіжних дослідників вважають, що сульфасалазон доцільний для базальної терапії урогенний артриту. Бажано використовувати цей засіб при затяжному перебігу артриту, щоб не допустити переростання процесу в хронічний. Терапія сульфасалазоном в добовій дозі 2 г повинна тривати 3-6 місяців до досягнення клінічного ефекту при поступовому зниженні дози. Потрібно контроль рівня тромбоцитів, еритроцитів і лейкоцитів.
Важлива роль в терапії суглобового синдрому відводиться фізіотерапевтичним методам, ЛФК, масажу, санаторно-курортного лікування.
Бішофіт в терапії урогенний артриту
Біологічна дія бішофіту займає важливе місце серед терапевтичних чинників в комплексній терапії урогенний артриту. Поєднання протизапального, антимікробної та імуномодулюючої дії дозволяє рекомендувати його для широкого застосування для лікування пацієнтів з синдромом Рейтера. Примітно, що терапія бішофітом показана як при гострому, так і при хронічному перебігу урогенний артриту, високий ступінь артриту не обмежує прийом бішофіту.
Оскільки для урогенний артриту характерний олігоартріт, найбільш застосовними методами терапії бішофітом є місцеві ванни і компреси , електрофорез, фонофорез з пастою Бішолін, Бішофіт гель і Бішаль, Полікатан, використання бішофітові пластиру.
При помірній або мінімальної активності процесу можливо втирання Бішолін і пасти Бішаля, Полікатана. При високій активності більш ефективні місцеві ванни з 5-10% розчином бішофіту, компрес з 50% розчином бішофіту.
При множинних ураженнях суглобів, характерних для хронічного рецидивного перебігу, доцільно застосування загальної ванни з 2-3% розчином бішофіту. При переважанні симптомів сакроилеита і поперекового спондилоартрита можлива тепла сидяча ванна для стегон разом з загальними ваннами. У деяких випадках при вираженому корінцевому синдромі показано витягування хребта в бішофітові ванні.
У період ремісії бажано продовжити процедури бішофітотерапії в домашніх умовах (компрес, паста, пластир, ванна для ніг і рук) для запобігання повторного загострення артриту. Курс лікування бішофітом слід проводити один раз в три місяці.
Корисні статті про Бішофіт
- Застосування бішофіту для суглобів інструкції та рекомендації
- Ефективність бішофіту при захворюваннях опорно-рухового апарату
- Комплексна терапія артропатии із застосуванням бішофіту
- Остеоартроз
- Подагра
- Ревматоїдний артрит
- Серонегативна спондилоартропатія
- Анкілозуючий спондилоартрит - хвороба Штрюмпеля-Марі
- Урогенний артрит
- Захворювання позасуглобових м'яких тканин