Заболевания внесуставных мягких тканей
Заболевания внесуставных мягких тканей занимают видное место в структуре ревматических заболеваний среди амбулаторных больных. Они включают группу ревматических процессов дегенеративного или воспалительного характера, развивающихся как непосредственно в околосуставных тканях (сухожилия, связки, сухожилия влагалища, фасции, апоневрозы, суставные сумки), так и на некотором удалении от суставов (мышцы, подкожно-жировая клетчатка, сосудисто-нервные образования). За пределами России эти заболевания входят в общий термин несуставной ревматизм или ревматизм мягких тканей. По разным данным, заболевание внесуставных мягких тканей выявляется у 15-25% пациентов, обратившихся за амбулаторной помощью.
Поражение внесуставных мягких тканей - еще одна большая группа ревматических процессов. Эти процессы включены в раздел 13 рабочей классификации и номенклатуры ревматических заболеваний.
Заболевания внесуставных мягких тканей:
а) мышечные заболевания (миозит, оссифицирующий миозит);
б) заболевания околосуставных мягких тканей (периартрит, тендинит, тендовагинит, бурсит, лигаментит);
в) заболевания фасций и апоневрозов (фасциты, апоневрозиты);
г) заболевания подкожно-жировой клетчатки (узловатая эритема, болезненный липоматоз, панникулит);
д) полиостеоартралгия (фибромиалгия).
В последние годы мы стали свидетелями увеличения количества пациентов с хронической мышечной болью местного или диффузного характера: обычно это боль в нижней части спины или диффузная мышечная боль - фибромиалгический синдром. Считаем важным разделить заболевания внесуставных мягких тканей на локальные и диффузные, так как механизм их развития различен, что влечет за собой разную терапевтическую тактику.
Распространенность данной патологии связана не только с высокой заболеваемостью, но и с неэффективным лечением внесуставной патологии, в результате чего растет частота затяжных и рецидивирующих типов заболеваний мягких тканей. У трети пациентов с различными типами суставных поражений наблюдается хроническое течение, многие из них обращались за медицинской помощью и получали терапию, эффект которой обычно оказывался кратковременным.
Эта ситуация, по-видимому, связана с широко распространенным мнением врачей о том, что основная цель лечения таких пациентов - купирование болевого синдрома и улучшение дисфункции. При этом все время упускается из виду тот факт, что процесс регенерации околосуставных структур - длительный, требующий комплексного реабилитационного комплекса, включающего коррекцию метаболического дисбаланса.
Чаще всего дегенеративные и воспалительные процессы в мягких тканях опорно-двигательного аппарата развиваются вторично на фоне физического переутомления или повторяющихся микротравм. Микротравмы могут возникнуть в результате несчастного случая на производстве, в спорте или в быту из-за поверхностного расположения околосуставных структур и их высокой функциональной нагрузки. Установлено, что часто повторяющиеся стереотипные движения приводят к развитию дегенеративного процесса.
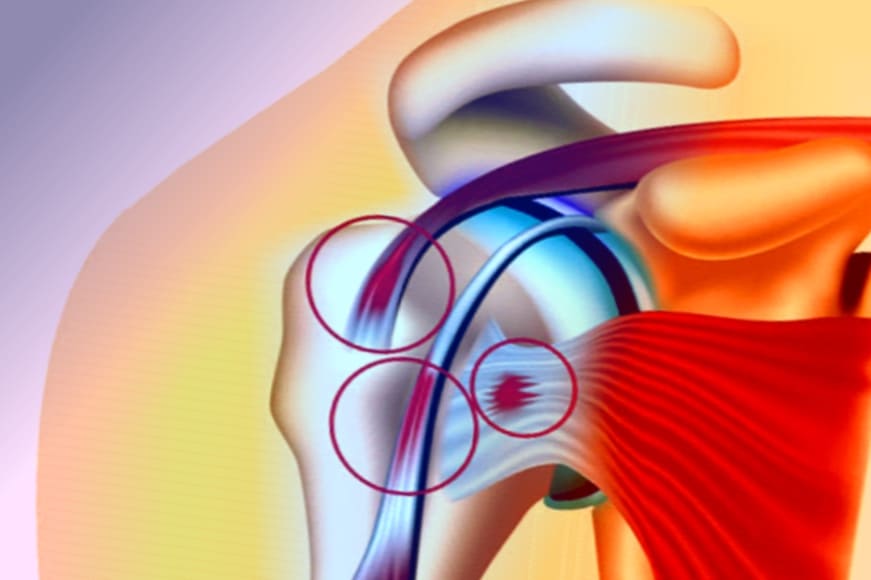
В зависимости от степени васкуляризации тканей исход патологического процесса варьируется. В слабо васкуляризированных тканях возникают разрывы отдельных фибрилл с образованием очагов некротизации, гиалинизацией и кальцификацией коллагеновых волокон, что связано с постоянным натяжением и микротравмами. В каждом конкретном случае анатомическое строение тканей изменяет патологическую и клиническую картину поражения. Почему поражения околосуставных тканей локализуются преимущественно в области плеча, вполне понятно: короткие вращающиеся мышцы плеча и сухожилия двуглавой мышцы постоянно испытывают большую функциональную нагрузку, часто при сжатии, поскольку сухожилия расположены в узком пространстве.
Диагностика патологии околосуставных мягких тканей в основном основана на клинических проявлениях. Результаты лабораторных исследований, как правило, не отличаются друг от друга. Рентгенологические признаки кальцификации связок и сухожилий видны только после длительного хронического течения процесса. Ультрасонография и МРТ - довольно информативные методы диагностики; однако они не могут широко использоваться в амбулаторной ревматологической практике по причинам экономии.
Ниже приведены основные клинические проявления некоторых распространенных заболеваний околосуставных мягких тканей.
Тендинит, тендовагинит, лигаментит
Болезнь Де Кервена - тендовагинит короткой мышцы-разгибателя и длинной мышцы, отводящей большого пальца, или стенотический лигаментит первого канала дорсальной связки запястья.
Синдром запястного канала - тендовагинит мышц-сгибателей пальцев и кисти или стенозирующий лигаментит поперечной связки запястья.
«Jerk finger» - тендовагинит поверхностных мышц-сгибателей пальца, стенозирующий лигаментит круговых связок пальца.
Контрактура Дюпюитрена - ладонный апоневрозит. Хроническое воспалительное заболевание локтевого отдела ладонного апоневроза, при котором в фиброзный рубцовый процесс вовлекаются сухожилия 4-го и 5-го пальцев с образованием тендогенной контрактуры этих пальцев. Боли не ощущаются. Можно обнаружить уплотнение ладонного апоневроза у основания 4-го и 5-го пальцев, уплотнение и укорочение этих пальцев.
Бурсит и тендобурсит
Клинические проявления зависят от локализации и глубины суставной сумки. При поверхностном бурсите наблюдаются болезненные, четко ограниченные круглые припухлости, иногда гиперемированные, с гипертермией кожи над ними. При глубоком бурсите диагностика затруднена; появляются симптомы сжатия мышц или сухожилий, некоторые движения ограничены и болезненны.
Плечевой бурсит - чаще всего развивается субакромиальный бурсит. Это составная часть или разновидность болезни Дюплея.
Локтевой бурсит обычно развивается у людей, профессиональная деятельность которых связана с постоянным давлением на локтевую область. Развивается боль и опухолевидное образование в области локтевого сустава. Сгибание в локте ограничено.
Вертелковый бурсит локализуется в области большого вертела. Это разновидность периартрита тазобедренного сустава. Отведение бедра обычно вызывает максимальную болезненность.
Ишиадический бурсит локализуется между седалищным бугром и большой ягодичной мышцей. Проявляется болями в области седалищного бугра с усилением при сгибании бедра.
Препателлярный бурсит - это воспаление синовиальной сумки, локализованное между кожей и надколенником. Видна четкая ограниченная припухлость над надколенником.
Киста Бейкера может быть как заболеванием как таковым, так и следствием гонартрита, поскольку в 50% случаев подколенная сумка соединяется с суставной полостью. Типичны боли в подколенной области, полное разгибание в коленном суставе затруднено и болезненно; опухолевидное образование может быть обнаружено в подколенной области, при проколе которой выделяется синовиальная жидкость.
Периартрит
Лопаточно-плечевой периартрит делится на три типа в зависимости от тяжести поражения: простой, острый (острая болезненность плеча), хронический анкилозирующий лопаточно-плечевой периартрит (заблокированное или «замороженное» плечо).
- Периартрит локтя или внешний плечевой эпикондилит («теннисный локоть»);
- Внутренний эпикондилит плечевой кости или эпитрохлеит («локоть гольфиста»);
- Периартрит тазобедренного сустава (трохантериит);
- Периартроз коленного сустава;
- Периартрит стопы (талалгия, ахиллодиния, подкожный бурсит, пяточная шпора).
Миозит, миофасциальный болевой синдром
Клинические проявления зависят от анатомических особенностей пораженных мышц. Однако есть общие черты, типичные для этого состояния:
а) местная боль, усиливающаяся при энергичном движении;
б) болезненность при пальпации в области пораженных мышц;
в) гиперемия и гипертермия в зоне поражения при остром миозите;
г) уплотнение мышцы, неравномерная «веревочная» консистенция мышцы;
д) вынужденное положение тела или конечностей;
е) ограниченное движение конечностей, позвоночника, респираторный экскурс из-за боли;
ж) снижение мышечной силы при динамометрии;
з) образование твердых узелков и полос;
и) повышенный мышечный тонус;
к) мышечная атрофия, снижение мышечного тонуса при остром течении болезни;
л) вегетативная полинейропатия и синдром Рейно при сдавлении сосудисто-нервного пучка.
Прежде всего, хотелось бы остановиться на терапии заболеваний околосуставных тканей: периартрита, тендинита и тендовагинита, бурсита, лигаментита. Считаем необходимым подробно рассмотреть эту проблему, поскольку внесуставной патологии, к сожалению, не уделяется должного внимания.
Традиционная терапия этих заболеваний начинается с приема нестероидных противовоспалительных средств (НПВП). Такой выбор вполне оправдан, поскольку у пациентов, проявляющих инициативу при обращении за медицинской помощью, обычно наблюдается реактивное воспаление в пораженной области. Боль в покое или ночная боль - важный клинический признак степени выраженного воспалительного процесса.
Однако следует иметь в виду, что, применяя НПВП, мы воздействуем только на верхушку айсберга, которая представляет собой реактивное воспаление, в то время как основным механизмом является дегенеративно-дистрофический процесс в соединительной ткани. Кроме того, длительная терапия НПВП отрицательно влияет на метаболизм соединительной ткани, усугубляя дегенеративные нарушения.
Механизм противовоспалительного действия нестероидных средств одинаков для всех препаратов этой группы; он основан на подавлении синтеза медиаторов воспаления (простагландинов) путем подавления активности фермента циклокигеназы. Однако подавление синтеза простагландинов приводит к нарушению защитных свойств слизистой оболочки желудка и развитию гастропатии.
Выбор НПВП производится эмпирически с учетом степени обезболивающего и противовоспалительного эффекта, длительности эффекта, индивидуальной переносимости средства. Если в течение недели эффекта нет, следует ввести средство другой химической группы НПВП.
Для уменьшения побочных эффектов применяется местная терапия НПВП. В настоящее время существует множество лекарственных форм для наружного применения. В клинической практике широко используются противовоспалительные мази, гели, спреи, пластыри с НПВП в качестве активного компонента. Кроме того, НПВП можно вводить в форме ректальных суппозиториев, применяемых один раз в день, обычно перед сном. После местной терапии НПВП частота возникновения побочных эффектов снижается в несколько раз.
Несмотря на широкий выбор этих средств и разнообразие их форм, они могут оказаться неэффективными при тяжелых околосуставных поражениях. В этом случае считается необходимым местная терапия глюкокортикостероидами. Многочисленные клинические наблюдения демонстрируют высокую эффективность этой группы средств в терапии лопаточно-плечевого периартрита, эпикондилита, тендинита, бурсита различной локализации при остром течении этих процессов. Местные инъекции глюкокортикоидов обычно назначают в сочетании с местными анестетиками (новокаин, лидокаин). Околосуставные инъекции анестетиков без глюкокортикостероидных препаратов могут использоваться для быстрого купирования болевого синдрома; Однако использование анестетиков не оказывает значительного влияния на результат лечения.
Следует предостеречь практикующих терапевтов от злоупотребления местной терапией глюкокортикостероидами. Дело в том, что острый периартрит плеча может длиться до 18 месяцев! При хронических формах заболевания рецидивирующий процесс может длиться много лет. Многократное введение глюкокортикостероидов приводит к местной атрофии мягких тканей, склерозу околосуставных структур и развитию нейродистрофического синдрома пораженной конечности.
В этом отношении следует отдавать предпочтение методам, позволяющим добиться более благоприятных, пусть и отложенных, результатов. Использование хондропротекторов - один из таких методов.
В настоящее время считается, что хондропротекторы являются основными средствами терапии остеоартрита, учитывая модулирующее действие этих средств на метаболизм хряща. Агентами этой группы являются румалон, артхепарон, алфлутоп, чонсурид. Помимо доказанного противовоспалительного действия за счет стабилизации клеточных мембран и снижения активности клеточной гидролазы, в частности гиалуронидазы и глюкуронидазы, эти агенты замедляют деградацию структуры соединительной ткани и стимулируют активность хондроцитов и фибробластов, продуцирующих основные компоненты соединительной ткани.
Исследования, проведенные в лаборатории заболеваний мягких тканей Научного центра клинической и экспериментальной ревматологии РАМН, установили выраженный терапевтический эффект препаратов, содержащих гликозаминогликан (артепарон, алфлутоп), при распространенных типах околосуставных поражений: периартрите и тендините.
Кроме того, для местной терапии околосуставных поражений разработана мазь, содержащая артепарон, диметилсульфоксид и вольтарен. Применение мази привело к выраженному улучшению клинических проявлений и лабораторных исследований, которые демонстрируют степень поражения соединительной ткани. Лечебный эффект терапии аппликацией мази с артепароном, диметилсульфоксидом и вольтареном существенно не отличался от такового от метода околосуставного введения артепарона. Аналогом этой мази является препарат хондроксид, содержащий диметилсульфоксид и хондропротектор хонсурид российского производства.
Установлено, что применение 30-50% раствора диметилсульфоксида в сочетании с НПВП приводит к значительному уменьшению таких проявлений внесуставных заболеваний мягких тканей, как боль при движении и в покое, скованность, ограниченность движений, отек и гипертермия в суставах. пораженная зона.
Репертуар комплексной терапии внесуставных заболеваний мягких тканей не ограничивается фармакологическим лечением. В эту комплексную терапию также входят различные методы электротерапии, магнитотерапии, ультразвука, низкоуровневого лазерного облучения, что повышает эффективность реабилитации пациентов.
Применение бишофита при местных формах внесуставных заболеваний мягких тканей
Применение бишофита в терапии внесуставных заболеваний мягких тканей позволяет достичь нескольких целей патогенетической терапии: уменьшить болевой синдром из-за вторичного воспаления, уменьшить скованность и скованность движений в суставах за счет расслабления мышц, остановить развитие синдрома вторичной компрессии, для предотвращения тяжелых склеротических процессов при хроническом течении заболевания, для стимуляции регенерации пораженных структур.
Клинические испытания показали, что включение бишофита в терапию различных видов внесуставных заболеваний мягких тканей способствует уменьшению боли, скованности, увеличивает объем активных движений на более ранних стадиях. Кроме того, лабораторные исследования, отражающие степень поражения околосуставных структур, также показали улучшение. Способы применения бишофита во многом зависят от клинических особенностей заболевания.
Бишофит в терапии периартита
При периартрите плечевого сустава назначают компрессы с 30-50% раствором бишофита. В начальной процедуре используется 30% раствор (разбавленный 1: 2), продолжительность 30 минут. Затем концентрацию бишофита повышают до 50% (в разведении 1: 1), продолжительность процедуры может достигать нескольких часов. Перед наложением компресса кожу согревают солнечной лампой. После снятия компресса кожу промывают теплой водой и накрывают фланелью или шерстью. Курс должен включать до 20 процедур по 2-3 часа каждая.
Бишофитовые компрессы показаны при различных типах периартрита плеча. При остром болезненном плече компрессы из бишофита можно сочетать с наложением бишофитового пластыря или Бишофит геля, пасты Бишолин, Бишаль, Поликатан. При спаечном капсулите плечевого сустава показано несколько курсов компрессотерапии, каждый курс состоит из 10-20 процедур. Повторные курсы назначают с интервалом в 2 месяца. Если курс состоит из 10 процедур, повторные курсы начинают через 1 месяц. Другой альтернативой является курсовая терапия электрофорезом бишофитом или курсовая терапия фонофорезом бишофитом. Затем рекомендуется втирание бишофитовой мази или наложение бишофитового пластыря.
При периартрите локтевого сустава (эпикондилите и эпитрохлеите) также эффективны бишофитовые компрессы. Для достижения терапевтического эффекта обычно достаточно 8-10 процедур. Показан электрофорез бишофита в области локтевого сустава или фонофорез Бишолина, курс состоит из 10-12 процедур. Эти процедуры можно сочетать с втиранием Бишолина или Бишала в домашних условиях.
В терапии периартрита стопы показаны местные ванны с бишофитом с увеличением концентрации от 5% до 20% (при отсутствии признаков дерматита). Продолжительность процедуры может составлять до 1 часа, курс лечения - 10-20 процедур. Бишофитовые компрессы - альтернатива местным ваннам. Также можно использовать мазевые формы бишофита.
Бишофит в терапии тендинитов, тендовагинитов и лигаментитов
При болезни Де Кервена наиболее эффективным методом является электрофорез в 3-5% растворе бишофита, сила тока до 10 мА. Продолжительность процедуры должна быть до 20 мин, курс лечения - 10-15 процедур. Электрофорез можно проводить в однокамерной ванне с концентрацией бишофита 2-3%. Альтернативный режим лечения - это компресс с 30-50% раствором бишофита, как описано выше. Компрессы можно сочетать с мазью.
Лигаментит, в частности синдром запястного канала, также требует курса бишофитовых компрессов или введения бишофита посредством электрофореза или фонофореза. Также возможен курс ванн с 5-10% раствором бишофита (можно использовать контрастные ванны, температура бишофита 10-16 ° С и 40-42 ° С. Запястье и область лучезапястного сустава должны быть погружены в ванна полностью.Контрастные ванны показаны при проявлениях вегетативной полиневралгии, синдрома Рейно, также возможно применение мази и бишофитового пластыря.
При синдроме канала Гуйона бишофит следует наносить на всю локтевую поверхность предплечья, покрывая локтевой и лучезапястный суставы. Возможна терапия местными ваннами, но рука должна быть погружена до нижней трети плеча. Благоприятный эффект дает фонофорез с Бишолином (нанесение его на внутреннюю поверхность локтевого сустава и плечо на руку).
Бишофит в терапии бурсита
Киста Бейкера и ахиллобурсит являются наиболее частыми клиническими разновидностями бурсита. Субакромиальный бурсит - это разновидность лопаточно-плечевого периартрита.
При кисте Бейкера лечение следует начинать с теплого компресса с 50% раствором бишофита, концентрация 30% только на начальном этапе. Перед наложением компресса подколенную область следует согреть сухим теплом. Продолжительность процедуры 1-3 часа, курс лечения - до 20 процедур. При плохой переносимости сильных концентраций бишофита альтернативой является проведение электрофореза в 1-3% растворе бишофита, сила тока 10-15 мА. Продолжительность процедуры 20 мин., Курс лечения до 20 процедур. Можно использовать мазевые формы бишофита; однако следует избегать интенсивного втирания; предпочтительно использование Бишопласта.
Схема лечения ахиллобурсита такая же, как и при периартрите стопы.
Бишофит в терапии миозита и миалгии
При диффузной миалгии, миозите мышц спины и пояснично-крестцовой области показаны общие ванны. При местном поражении скелетно-шейных мышц конечностей, пояснично-крестцовой области эффективны бишофитовые компрессы. Для компрессов на конечности и поясничную область используют 30-50% раствор, для компрессов на шею - 10% раствор бишофита. Реакция на лечение обычно проявляется после 5-й или 6-й процедуры, курс лечения состоит из 10-20 процедур. Альтернативой компрессам может стать электрофорез бишофита или фонофорез бишолина. Возможны мази или бишофитовый пластырь. Применение пасты бишофита хорошо сочетается с лечебным массажем.
Первичная фибромиалгия
Поскольку первичная фибромиалгия рассматривается как психосоматическое расстройство, именно психотропные средства составляют основу фармакотерапии. Хорошо известно, что помимо мышечных болей пациенты часто жалуются на нарушение сна, раздражительность, повышенную утомляемость. Эти симптомы, как правило, оправдывают прием транквилизаторов - бензодиадепина. В то же время клинические наблюдения и электрофизиологические исследования показывают, что терапия бензодиадепином усугубляет психологические расстройства и ничего не делает для снятия мышечной боли у пациентов с первичной фибромиалгией, поскольку это средство отрицательно влияет на глубокий сон. Учитывая это, при этом синдроме следует избегать бензодиадепина. Психологические расстройства лечат с помощью антидепрессантов, с помощью трициклических антидепрессантов.
Нестероидные противовоспалительные средства традиционно используются при лечении фибромиалгического синдрома. В то же время следует отметить, что терапия этого заболевания должна быть длительной и часто дает нежелательные побочные эффекты. Следует избегать монотерапии НПВП у пациентов с первичной фибромиалгией. Целесообразно сочетать нестероидные средства, преимущественно с анальгетическим действием, с базовой антидепрессивной терапией. Показана комбинация антидепрессантов с местной терапией НПВП. Эта комбинация может быть дополнена местными аппликациями диметилсульфоксида.
Как и при других клинических видах внесуставных заболеваний мягких тканей, большое значение имеют методы безагентной терапии: физиотерапия, ЛФК, иглоукалывание, а также психотерапия, целью которой является психологическая реабилитация и социальная адаптация пациентов.
Бишофит в терапии фибромиалгии
Бишофитотерапия первичной фибромиалгии направлена на достижение двух целей:
1. Воздействие на мышечную систему
2. Общее воздействие на организм.
При фибромиалгии следует использовать обычные бишофитовые ванны, так как этот метод полностью покрывает вышеупомянутые цели. Примечательно, что это состояние часто сочетается с синдромом хронической усталости, происхождение которого в значительной степени связано со снижением уровня внутриклеточного магния. Уменьшение симптомов хронической усталости при воздействии бишофита, по-видимому, связано с диффузией солей магния в ткани.
В остром состоянии проводится курс из 20 ежедневных процедур. Повторный курс можно рекомендовать через 1-2 месяца. Терапия бишофитом сочетается с терапией антидепрессантами и НПВП.
После курса ванн можно наносить пасты на кожу в области болей. Пасту можно наносить 2-3 раза в день, курс лечения - 10-20 дней.
Если болевой синдром преобладает в нижней части спины и нижних конечностях, можно рекомендовать сидячие ванны с бишофитом или электрофорез в области поясницы, бедра и голени.
Общего воздействия на организм можно добиться с помощью электрофореза бишофита. В этом случае один электрод ставят на межлопаточную область, а два других - на заднюю поверхность голеней в нижней трети. Используется 3% раствор бишофита; Продолжительность процедуры 20-30 мин., курс лечения - 20 процедур. Электрофорез бишофита в четырехкамерной ванне, как описано в главе 6.1.4. также может оказывать общее воздействие на организм.
Еще один способ лечения фибромиалгии - сочетание аппликаций бишофита с облучением болевых точек инфракрасным лазером.
В заключение следует отметить, что лечение первичной фибромиалгии - сложная задача, неотъемлемой частью которой является терапия бишофитом.
Полезные статьи о Бишофите
- Применение бишофита для суставов инструкции и рекомендации
- Эффективность бишофита при заболеваниях опорно-двигательного аппарата
- Комплексная терапия артропатии с применением бишофита
- Остеоартроз
- Подагра
- Ревматоидный артрит
- Серонегативная спондилоартропатия
- Анкилозирующий спондилоартрит - болезнь Штрюмпеля-Мари
- Урогенный артрит
- Заболевания внесуставных мягких тканей